La dyshidrose provoque de petites vésicules qui démangent intensément, souvent sur les mains et les pieds, et peut vite devenir un enfer au quotidien. Vous vous demandez d’où viennent ces cloques, si c’est contagieux et surtout comment les faire disparaître durablement ? Ce guide fait le point, en langage clair, sur les causes possibles, les traitements médicaux et les gestes concrets à adopter pour retrouver une peau plus calme.
Comprendre la dyshidrose et ses manifestations au quotidien
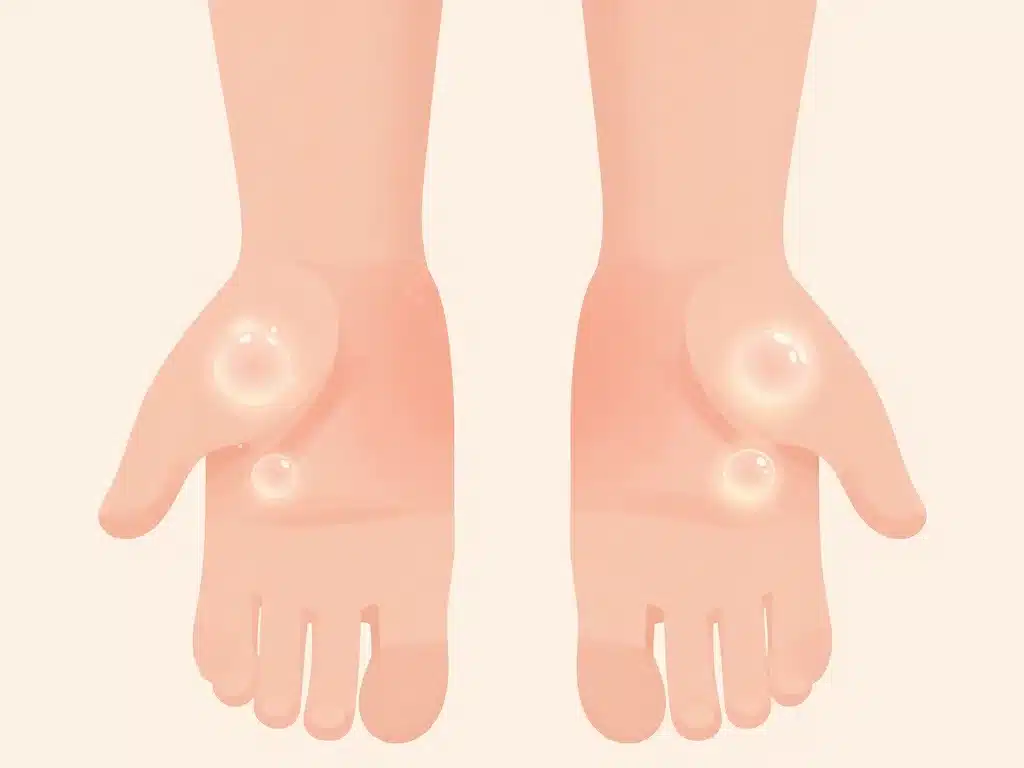
La dyshidrose se traduit par des petites cloques profondes, souvent très prurigineuses, qui peuvent inquiéter lorsqu’elles apparaissent pour la première fois. Vous verrez ici comment reconnaître cette affection, ce qui la distingue d’autres eczémas et dans quels cas il est essentiel de consulter. L’objectif est que vous puissiez rapidement identifier si vos symptômes correspondent à une dyshidrose.
Comment reconnaître les symptômes typiques de la dyshidrose sur la peau
Les lésions se présentent sous forme de petites vésicules profondes, remplies de liquide clair, principalement sur les paumes, les côtés des doigts et la plante des pieds. Les démangeaisons sont souvent intenses, parfois brûlantes, et peuvent précéder l’apparition visible des cloques de plusieurs heures.
Après quelques jours, les vésicules sèchent naturellement, la peau pèle et peut se fissurer, laissant une sensation de tiraillement inconfortable. Ce cycle peut durer entre deux et trois semaines, avec parfois des récidives espacées ou rapprochées selon les personnes.
Zones touchées, forme chronique et impact sur la qualité de vie
La dyshidrose touche surtout les mains, parfois uniquement certains doigts comme l’annulaire ou le majeur, mais aussi les pieds, notamment chez les personnes qui transpirent beaucoup. Les espaces entre les doigts et les faces latérales sont particulièrement concernés.
Chez certains adultes, elle devient chronique avec des poussées régulières, rendant les gestes du quotidien douloureux ou gênants. Ouvrir une porte, taper sur un clavier, porter ses enfants ou simplement serrer une main devient compliqué. Cette gêne peut impacter le travail, le sommeil et l’image de soi, surtout lorsque les mains sont très visibles socialement.
La dyshidrose est-elle contagieuse ou liée à un manque d’hygiène
La dyshidrose n’est pas une maladie contagieuse : vous ne pouvez ni la transmettre, ni la « attraper » au contact d’une autre personne. Le liquide présent dans les vésicules ne contient aucun agent infectieux et ne présente aucun risque pour votre entourage.
Elle n’est pas non plus liée à un manque d’hygiène, même si certains produits irritants ou un lavage excessif des mains peuvent aggraver les poussées. Cette précision est importante pour lever la culpabilité et les idées reçues, notamment en milieu professionnel ou familial.
Principales causes de dyshidrose et facteurs qui aggravent les poussées

L’origine exacte de la dyshidrose reste multifactorielle, mêlant terrain atopique, allergie de contact, transpiration excessive et stress. Vous découvrirez ici les principaux déclencheurs identifiés, mais aussi ce qui, dans votre mode de vie ou environnement, peut favoriser les crises. Cela vous aidera à repérer vos propres facteurs pour mieux les éviter.
Terrain atopique, eczéma et prédispositions qui favorisent la dyshidrose
La dyshidrose est souvent considérée comme une forme particulière d’eczéma dyshidrosique, plus fréquente chez les personnes ayant un terrain atopique. Si vous avez eu de l’eczéma dans l’enfance, de l’asthme ou des allergies respiratoires comme le rhume des foins, vous êtes plus à risque.
Cette prédisposition rend la barrière cutanée plus fragile et plus réactive aux agressions extérieures. Comprendre ce terrain permet d’accepter le caractère parfois récurrent des poussées et de penser en termes de prévention au long cours plutôt que de guérison définitive.
Allergies de contact, métaux et irritants professionnels impliqués
Le contact répété avec certains métaux comme le nickel, le cobalt ou le chrome est fréquemment impliqué dans la dyshidrose des mains. Ces métaux se retrouvent dans les bijoux, les pièces de monnaie, les outils, certains vêtements ou équipements professionnels.
Des métiers exposés à l’eau (coiffure, santé, restauration), aux détergents, aux solvants ou au port prolongé de gants peuvent aussi favoriser les crises. Un bilan d’allergologie avec tests épicutanés peut être proposé par votre dermatologue pour identifier une allergie de contact et adapter votre environnement professionnel ou domestique.
| Facteur déclencheur | Exemples concrets |
|---|---|
| Métaux | Bijoux fantaisie, clés, outils, pièces de monnaie |
| Produits irritants | Détergents, savons agressifs, solvants, désinfectants |
| Humidité prolongée | Gants occlusifs, mains souvent mouillées, chaussures fermées |
| Stress | Période d’examens, surcharge au travail, événements personnels |
Stress, chaleur, transpiration excessive : quel rôle dans les poussées
Beaucoup de patients décrivent une aggravation de la dyshidrose en période de stress intense ou de fatigue accumulée. Le lien n’est pas toujours direct, mais le stress peut fragiliser la barrière cutanée et amplifier les réactions inflammatoires.
La chaleur, l’humidité et l’hyperhidrose (transpiration excessive des mains et des pieds) créent un environnement propice aux poussées. Les périodes estivales ou les activités physiques intenses peuvent donc déclencher des crises chez les personnes sensibles. Agir sur ces facteurs – gestion du stress, choix de chaussures respirantes, limitation de la macération – peut nettement diminuer la fréquence des crises.
Traitements médicaux de la dyshidrose et prise en charge adaptée
Une dyshidrose se soigne généralement en associant médicaments locaux, soins de la peau et adaptation de l’environnement. Dans cette partie, vous verrez les options courantes proposées par les dermatologues, leur efficacité, leurs limites et les cas qui nécessitent un avis spécialisé rapide. L’idée est de vous donner une vision réaliste des traitements, loin des promesses miracles.
Crèmes corticoïdes, émollients et traitements locaux fréquemment prescrits
Les dermocorticoïdes en crème ou en pommade sont le traitement de première intention pour calmer l’inflammation et les démangeaisons. Ils s’utilisent sur de courtes périodes, généralement une à deux semaines, à la dose et à la fréquence indiquées par votre médecin, pour limiter les effets secondaires comme l’amincissement de la peau.
Entre les poussées, des crèmes émollientes et réparatrices aident à restaurer la barrière cutanée et à espacer les récidives. Appliquez-les plusieurs fois par jour, notamment après chaque lavage des mains. Ces soins hydratants sont aussi importants que les traitements anti-inflammatoires dans la gestion au long cours.
Quand envisager des traitements plus avancés pour une dyshidrose sévère
En cas de dyshidrose étendue, très douloureuse ou résistante aux traitements locaux, d’autres options peuvent être discutées avec le dermatologue. Il peut s’agir de photothérapie (exposition contrôlée aux UV), de traitements par voie orale comme des immunomodulateurs, ou d’une prise en charge spécifique de l’hyperhidrose si elle est associée.
Ces approches se décident toujours au cas par cas, après un bilan précis des bénéfices et risques. Elles concernent principalement les formes chroniques invalidantes qui impactent significativement la qualité de vie malgré les traitements de première ligne.
Faut-il consulter en urgence en cas de dyshidrose très infectée
Une surinfection bactérienne peut survenir lorsque la peau est fissurée ou très grattée, avec rougeur marquée, suintements purulents, chaleur locale et parfois fièvre. Dans ces situations, une consultation rapide est importante pour mettre en place un traitement adapté, parfois avec antibiotiques locaux ou oraux.
Ne laissez pas la douleur ou la gêne s’installer, surtout si marcher ou utiliser vos mains devient difficile. Un avis médical permet d’éviter les complications et de reprendre rapidement le contrôle sur les symptômes.
Gestes du quotidien, prévention et pistes naturelles pour mieux vivre la dyshidrose
Au-delà des médicaments, une grande partie de la gestion de la dyshidrose repose sur des gestes simples, répétés jour après jour. Vous verrez ici comment adapter vos routines, vos produits, vos chaussures et même votre gestion du stress pour réduire l’intensité des crises. Certaines approches complémentaires pourront aussi être envisagées, en accord avec votre médecin.
Adapter ses habitudes pour limiter la dyshidrose des mains et des pieds
Limiter les lavages excessifs, choisir des savons surgras ou des syndets sans parfum et bien sécher les espaces entre les doigts réduisent l’irritation et la macération. Le port de gants de coton sous les gants de ménage ou de travail protège la peau des produits agressifs tout en limitant la transpiration directe.
Pour les pieds, privilégiez des chaussettes en fibres naturelles comme le coton et des chaussures aérées, en alternant les paires pour laisser sécher complètement. Évitez les chaussures fermées toute la journée, surtout en période chaude, et changez de chaussettes dès qu’elles sont humides.
Approches complémentaires, remèdes naturels et précautions indispensables
Certains émollients à base d’avoine colloïdale, de glycérine ou d’huiles végétales peuvent apaiser la peau entre les poussées de dyshidrose. Des compresses d’eau thermale, de solution saline ou des bains tièdes courts peuvent soulager momentanément les démangeaisons, à condition de bien sécher ensuite et d’appliquer immédiatement une crème hydratante.
Méfiez-vous en revanche des huiles essentielles ou recettes « maison » non validées médicalement, qui peuvent aggraver l’eczéma dyshidrosique ou provoquer des réactions allergiques. Privilégiez toujours des produits testés dermatologiquement et sans parfum.
Comment mieux gérer le stress et l’impact émotionnel de la dyshidrose
La gêne esthétique, la douleur et la chronicité peuvent peser sur le moral, surtout lorsque les mains sont constamment visibles. Des techniques simples comme la respiration profonde, la cohérence cardiaque, l’activité physique régulière ou un accompagnement psychologique peuvent aider à diminuer le stress, parfois déclencheur de poussées.
Parler de votre dyshidrose à vos proches ou à votre employeur, avec éventuellement un certificat médical, évite aussi les malentendus et les jugements hâtifs. Certains aménagements de poste sont possibles pour limiter le contact avec les irritants professionnels. N’hésitez pas à solliciter la médecine du travail si votre activité aggrave votre dyshidrose.
La dyshidrose, bien que chronique et parfois décourageante, peut être mieux contrôlée en combinant traitements adaptés, prévention active et ajustements du quotidien. Identifier vos propres déclencheurs, respecter les soins de peau et ne pas hésiter à consulter en cas d’aggravation vous permettra de retrouver progressivement un meilleur confort et une peau apaisée.
- Masse musculaire chez la femme : 4 tranches d’âge pour évaluer votre condition physique - 7 avril 2026
- Musculation des pectoraux : 3 faisceaux à cibler pour un buste puissant et 4 réflexes anti-blessure - 7 avril 2026
- 3 mois de sport : ce qui change réellement dans votre corps après 90 jours - 6 avril 2026