Vous avez rendez-vous pour un scanner du thorax et vous vous demandez ce qui vous attend ? Le TDM thoracique, pour tomodensitométrie thoracique, est un examen d’imagerie qui permet d’explorer en détail vos poumons, votre cœur et l’ensemble des structures situées dans votre cage thoracique. Contrairement à la radiographie classique, il offre une vision en trois dimensions extrêmement précise, capable de détecter des anomalies invisibles sur un cliché standard. Cet examen joue un rôle central dans le diagnostic de nombreuses maladies respiratoires, cardiovasculaires ou tumorales. Que vous cherchiez à comprendre pourquoi votre médecin vous l’a prescrit, comment se déroule concrètement la procédure ou comment interpréter vos résultats, ce guide vous accompagne pas à pas pour aborder votre TDM thoracique avec sérénité et clarté.
Comprendre le tdm thoracique et son rôle en imagerie médicale
Le TDM thoracique, aussi appelé scanner thoracique, offre une vision très précise des structures du thorax, bien plus détaillée qu’une simple radiographie. Il est au cœur du diagnostic de nombreuses pathologies respiratoires et cardiovasculaires. Avant de vous y rendre, il est utile d’en connaître le principe, le déroulement et les principales situations où il est prescrit.
Comment fonctionne un tdm thoracique et ce qu’il montre réellement
Le TDM thoracique repose sur l’utilisation de rayons X combinés à un traitement informatique sophistiqué. L’appareil tourne autour de votre thorax et prend des centaines d’images sous différents angles en quelques secondes. Un logiciel reconstruit ensuite ces données pour créer des coupes très fines de votre thorax, espacées de quelques millimètres seulement.
Concrètement, cet examen permet de visualiser avec précision les poumons et leurs structures internes comme les bronches et les alvéoles, le cœur et les cavités cardiaques, les gros vaisseaux tels que l’aorte et les artères pulmonaires, la plèvre qui entoure les poumons, le médiastin situé entre les deux poumons, ainsi que la paroi thoracique comprenant les côtes, le sternum et les muscles.
Les images obtenues peuvent être visualisées en 2D (coupe par coupe) ou reconstruites en 3D pour mieux comprendre la position exacte d’une anomalie. Cette précision explique pourquoi le scanner thoracique est devenu un outil indispensable pour analyser des pathologies complexes qui échappent aux examens plus simples.
Différences essentielles entre tdm thoracique, radiographie et IRM
La radiographie thoracique reste l’examen de première intention : rapide, peu coûteuse et exposant à une dose minime de rayons X. Elle donne une vision d’ensemble en deux dimensions, utile pour repérer une pneumonie évidente ou un épanchement pleural important. Mais elle ne permet pas de voir les détails ni de détecter de petites anomalies.
Le TDM thoracique va beaucoup plus loin : il découpe virtuellement votre thorax en tranches très fines, révélant des nodules de quelques millimètres, caractérisant précisément des embolies pulmonaires ou identifiant des infections qui passent inaperçues à la radiographie. Il expose à plus de rayons X, mais cette dose reste maîtrisée et justifiée par le gain diagnostique considérable.
L’IRM thoracique, quant à elle, n’utilise pas de rayons X mais des champs magnétiques. Elle excelle pour étudier le cœur, les vaisseaux ou certaines tumeurs de la paroi thoracique, mais reste moins performante pour explorer les poumons à cause du faible signal de l’air. Elle est aussi plus longue à réaliser et moins accessible en urgence.
| Examen | Principales forces | Limites | Durée |
|---|---|---|---|
| Radiographie | Rapide, accessible, faible dose | Vue globale peu détaillée | Quelques minutes |
| TDM thoracique | Précision maximale, détection fine | Exposition plus importante aux rayons X | 5 à 10 minutes |
| IRM thoracique | Pas de rayons X, excellente pour le cœur | Moins adaptée aux poumons, plus longue | 30 à 45 minutes |
Dans quels contextes le tdm thoracique devient-il l’examen de référence
Le scanner thoracique s’impose lorsqu’une radiographie ne suffit pas à répondre à la question médicale posée. Si votre médecin suspecte une embolie pulmonaire, par exemple devant une douleur thoracique et un essoufflement brutal, le TDM avec injection est l’examen de choix : il visualise directement le caillot dans les artères pulmonaires.
Dans le cadre d’un bilan de cancer du poumon, le scanner caractérise la tumeur, mesure sa taille, identifie d’éventuelles métastases ganglionnaires ou à distance, et guide les biopsies. Il est également incontournable pour le suivi après traitement.
Les infections respiratoires sévères ou compliquées nécessitent souvent un TDM thoracique : abcès pulmonaire, tuberculose atypique, pneumonie ne répondant pas au traitement habituel. Il aide à préciser l’étendue des lésions et à adapter la prise en charge.
En cas de traumatisme thoracique grave (accident de voiture, chute de grande hauteur), le scanner permet de détecter rapidement des fractures de côtes, un pneumothorax, une contusion pulmonaire ou une lésion vasculaire menaçant le pronostic vital.
Principales indications du tdm thoracique et situations cliniques fréquentes
Le TDM thoracique n’est pas un examen de routine, il répond à des questions cliniques précises. Il aide à confirmer ou écarter des diagnostics qui vont orienter votre prise en charge, parfois de manière urgente. Connaître les indications majeures permet de mieux comprendre pourquoi votre médecin vous l’a prescrit.
Pourquoi votre médecin demande-t-il un tdm thoracique dans votre cas
La prescription d’un scanner thoracique survient généralement dans l’une de ces situations : une toux persistante depuis plusieurs semaines malgré un traitement bien conduit, un essoufflement dont la cause reste floue après un examen clinique et une radiographie, des douleurs thoraciques atypiques nécessitant d’éliminer une cause grave, ou une anomalie repérée sur une radiographie qu’il faut caractériser.
Votre médecin peut aussi demander un TDM thoracique dans le cadre d’un bilan préopératoire, notamment avant une chirurgie thoracique ou cardiaque, pour planifier précisément l’intervention. Le suivi de certaines maladies chroniques comme la fibrose pulmonaire, la sarcoïdose ou la bronchopneumopathie chronique obstructive (BPCO) justifie également des scanners réguliers pour surveiller l’évolution.
Dans certains cas, l’examen vise à rechercher des complications potentielles : un patient sous chimiothérapie peut développer une toxicité pulmonaire, un fumeur de longue date peut nécessiter un dépistage de cancer, une personne immunodéprimée peut présenter une infection opportuniste difficile à diagnostiquer autrement.
Utilité du tdm thoracique dans la recherche de cancer ou de nodules pulmonaires
Le TDM thoracique joue un rôle fondamental dans la détection et la surveillance des nodules pulmonaires, ces petites opacités rondes repérées fortuitement ou lors d’un dépistage ciblé. La plupart des nodules sont bénins (cicatrices, granulomes anciens), mais certains peuvent correspondre à un cancer débutant.
Le scanner permet de mesurer précisément la taille du nodule (un nodule de moins de 6 mm est rarement cancéreux), d’analyser sa forme (les contours irréguliers sont plus suspects), d’évaluer sa densité (les nodules calcifiés sont généralement bénins) et de suivre son évolution dans le temps (une croissance rapide est alarmante).
Pour le cancer du poumon avéré, le TDM thoracique constitue l’examen de référence pour le bilan d’extension. Il identifie l’atteinte des ganglions lymphatiques, la présence de métastases pulmonaires controlatérales, l’envahissement des structures voisines (plèvre, paroi thoracique, médiastin). Ces informations sont essentielles pour déterminer le stade du cancer et choisir la stratégie thérapeutique : chirurgie, radiothérapie, chimiothérapie ou immunothérapie.
Dans le cadre du dépistage organisé chez les gros fumeurs, le scanner thoracique à faible dose a montré son efficacité pour réduire la mortalité en détectant les cancers à un stade précoce, quand ils sont encore opérables et curables.
Place du scanner thoracique dans les infections respiratoires et la Covid-19
Face à une pneumonie dont l’évolution est défavorable malgré les antibiotiques, le TDM thoracique permet de rechercher une complication : abcès, empyème pleural, pneumonie organisée. Il aide aussi à identifier une cause inhabituelle : infection fongique chez un patient immunodéprimé, tuberculose atypique, pneumonie d’aspiration.
Pendant la pandémie de Covid-19, le scanner thoracique a été largement utilisé pour évaluer la sévérité de l’atteinte pulmonaire. Les images typiques montrent des opacités en verre dépoli, souvent situées en périphérie des poumons. Cet examen aidait à décider de l’hospitalisation, de l’admission en réanimation ou du recours à l’oxygénothérapie.
En 2025, le rôle du TDM thoracique dans les infections respiratoires reste important pour les cas compliqués : pneumonie nécrosante, suspicion de surinfection bactérienne chez un patient grippé, infections virales sévères nécessitant une surveillance rapprochée. Il ne remplace pas les examens biologiques ou microbiologiques, mais apporte une dimension anatomique précieuse.
Déroulement pratique du tdm thoracique et précautions à connaître
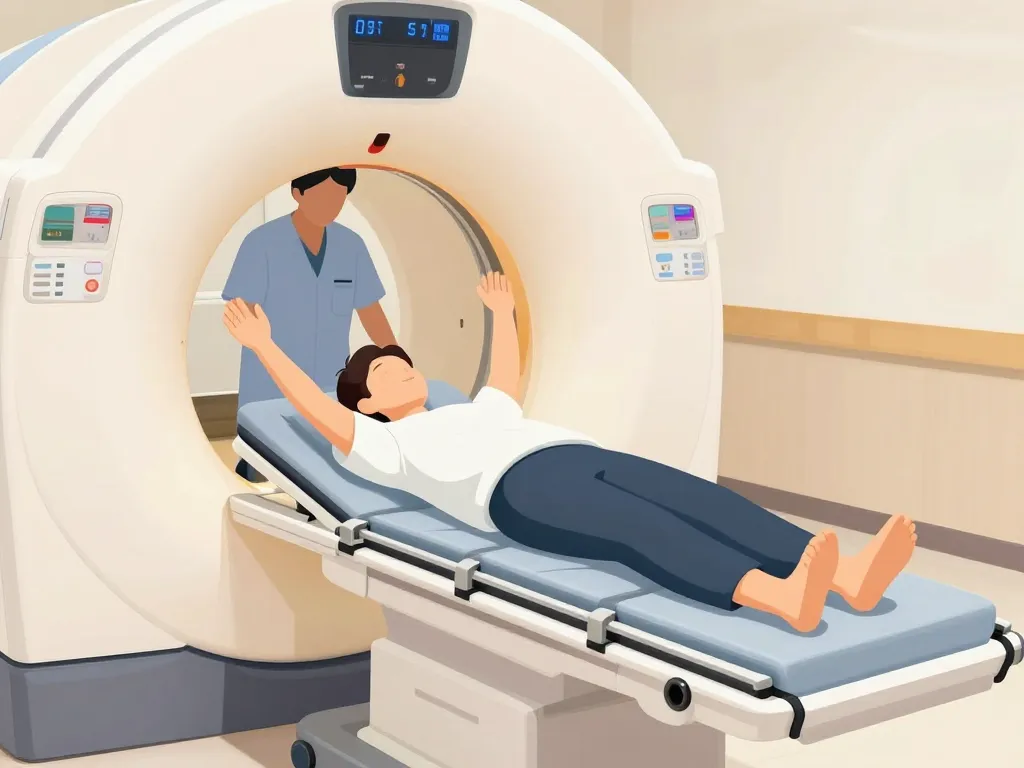
Savoir comment se passe concrètement un TDM thoracique permet souvent de diminuer l’anxiété avant l’examen. La procédure est rapide, standardisée et encadrée par des règles de sécurité strictes. Quelques précautions particulières concernent toutefois le produit de contraste iodé et l’exposition aux rayons X.
Comment se passe un tdm thoracique du rendez-vous à la sortie
Dès la prise de rendez-vous, le secrétariat vous remet un questionnaire médical à remplir avec soin : antécédents d’allergie, fonction rénale récente (prise de sang datant de moins de trois mois si une injection est prévue), traitements en cours, grossesse éventuelle. Ces informations permettent au radiologue d’adapter le protocole à votre situation.
Le jour de l’examen, vous arrivez généralement quinze minutes avant l’heure prévue. On vous installe dans une cabine pour vous changer : vous devez retirer vos bijoux, soutien-gorge avec armatures métalliques et tout objet susceptible de créer des artéfacts sur les images. Vous gardez vos vêtements ou enfilez une blouse selon les centres.
Dans la salle d’examen, le manipulateur radio vous aide à vous allonger sur la table du scanner, généralement sur le dos, les bras levés au-dessus de la tête. Cette position dégage le thorax et améliore la qualité des images. Si une injection de produit de contraste est nécessaire, on pose un cathéter dans une veine de votre bras.
Le manipulateur se retire derrière une vitre de protection et communique avec vous par interphone. La table glisse lentement à travers l’anneau du scanner, large et ouvert (ce n’est pas un tunnel fermé comme en IRM). On vous demande de bloquer votre respiration pendant une dizaine de secondes, le temps que l’appareil réalise les acquisitions. Cette apnée évite le flou lié aux mouvements respiratoires.
L’examen complet dure rarement plus de dix minutes. Si un produit de contraste a été injecté, on vous surveille quelques minutes pour s’assurer qu’aucune réaction n’apparaît. Vous pouvez ensuite repartir immédiatement, sans aucune période d’observation prolongée sauf situation particulière.
Faut-il être à jeun ou arrêter certains médicaments avant le scanner
Si votre TDM thoracique se fait sans injection, aucun jeûne n’est nécessaire. Vous pouvez manger et boire normalement avant l’examen, et prendre vos médicaments habituels selon votre routine.
En revanche, si une injection de produit de contraste iodé est programmée, on vous demande généralement d’être à jeun depuis trois heures. Ce jeûne léger réduit le risque de nausées liées à l’injection, mais n’est pas toujours strictement obligatoire : certains centres autorisent une collation légère plusieurs heures avant.
Concernant les médicaments, une attention particulière concerne la metformine, un antidiabétique oral courant. Chez les patients ayant une fonction rénale altérée, ce traitement doit parfois être interrompu temporairement après l’injection de produit iodé pour éviter une complication rare mais grave appelée acidose lactique. Votre médecin ou le radiologue vous donnera des consignes précises selon votre bilan rénal.
Les autres traitements (anticoagulants, antihypertenseurs, anxiolytiques) peuvent être poursuivis normalement sauf indication contraire spécifique. En cas de doute, contactez le centre de radiologie avant votre rendez-vous plutôt que d’arrêter un traitement de votre propre initiative.
Produit de contraste iodé, allergies et risques rénaux : que savoir avant
Le produit de contraste iodé est un liquide injecté dans vos veines qui améliore la visibilité de certaines structures : vaisseaux sanguins, tumeurs, zones inflammatoires. Il n’est pas systématique pour tous les scanners thoraciques, mais indispensable pour rechercher une embolie pulmonaire ou caractériser une masse suspecte.
Au moment de l’injection, vous ressentez généralement une sensation de chaleur qui se diffuse dans le corps, parfois accompagnée d’un goût métallique dans la bouche. Ces sensations sont normales et disparaissent en quelques secondes. Certaines personnes ressentent aussi une envie d’uriner passagère, liée à l’effet du produit sur les récepteurs thermiques.
Les réactions allergiques au produit iodé sont rares avec les produits modernes de dernière génération. Elles peuvent être bénignes (urticaire, démangeaisons) ou, exceptionnellement, graves (choc anaphylactique). Si vous avez déjà présenté une réaction lors d’un examen précédent, signalez-le impérativement : une prémédication par antihistaminiques et corticoïdes peut être prescrite, ou l’examen peut être réalisé sans injection si possible.
Le produit iodé est éliminé par les reins. Chez les patients ayant une insuffisance rénale, il existe un risque de dégradation de la fonction rénale après l’injection. C’est pourquoi un dosage récent de la créatinine sanguine est systématiquement demandé avant tout scanner avec injection. Une bonne hydratation avant et après l’examen limite ce risque.
Chez la femme enceinte, le scanner thoracique n’est réalisé qu’en cas d’indication urgente et vitale, par exemple en cas de suspicion d’embolie pulmonaire. Le produit iodé traverse le placenta mais les études n’ont pas montré de risque majeur pour le fœtus à dose diagnostique. Le bénéfice pour la mère prime généralement sur le risque théorique.
Résultats, risques et interprétation du tdm thoracique par le patient
Une fois le TDM thoracique réalisé, l’attente des résultats soulève souvent de nouvelles questions. Comprendre comment ils sont analysés, quels sont les risques réels de l’examen et comment parler du compte rendu avec votre médecin vous donne une meilleure maîtrise de la situation. L’objectif est de replacer le scanner dans une vision globale de votre santé.
Comment lire un compte rendu de tdm thoracique sans se faire peur
Le compte rendu radiologique suit généralement une structure standardisée. Il commence par rappeler la technique utilisée (avec ou sans injection, dose de rayons X), puis décrit méthodiquement les différentes structures thoraciques : parenchyme pulmonaire, plèvre, médiastin, vaisseaux, paroi thoracique.
Le radiologue utilise un vocabulaire technique précis qui peut sembler inquiétant. Par exemple, des termes comme infiltrats, nodules, opacités en verre dépoli ou épaississement pleural décrivent simplement des observations visuelles qui peuvent correspondre à des situations bénignes comme à des pathologies graves.
Beaucoup d’anomalies signalées sont sans conséquence clinique : petits ganglions réactionnels, micronodules calcifiés témoins d’infections anciennes guéries, minimes épaississements pleuraux séquellaires. Le radiologue les mentionne par exhaustivité, mais votre médecin traitant fera le tri en fonction de votre contexte clinique.
Évitez de chercher à interpréter seul votre compte rendu ou de consulter des forums médicaux qui risquent d’augmenter votre anxiété inutilement. Attendez plutôt la consultation avec votre médecin qui replacera les observations radiologiques dans votre histoire médicale globale et vous expliquera clairement ce qui nécessite ou non une surveillance.
Quels sont les risques liés au tdm thoracique et comment sont-ils limités
Le principal risque du scanner thoracique concerne l’exposition aux rayons X. Un TDM thoracique standard délivre une dose équivalente à environ 100 radiographies pulmonaires, soit l’exposition naturelle que vous recevez en deux à trois ans. Cette dose reste dans les limites acceptables pour un examen diagnostique ponctuel.
Les scanners modernes utilisent des protocoles optimisés qui ajustent automatiquement la dose selon votre morphologie : une personne mince reçoit moins de rayons qu’une personne corpulente, pour obtenir la même qualité d’image. Les techniques de reconstruction itérative permettent aussi de réduire significativement la dose sans compromettre la qualité diagnostique.
Concernant le produit de contraste iodé, les réactions graves sont devenues exceptionnelles avec les produits modernes : moins de 1 cas pour 100 000 injections. Les équipes de radiologie sont formées pour gérer ces situations rarissimes et disposent d’un chariot d’urgence complet avec adrénaline et matériel de réanimation.
Les complications rénales liées au produit iodé touchent principalement les patients déjà fragiles (insuffisance rénale préexistante, diabète, déshydratation). Une bonne hydratation et le respect des contre-indications limitent ce risque à moins de 2% des patients à risque.
Au final, pour la grande majorité des patients, le bénéfice diagnostique d’un TDM thoracique prescrit à bon escient dépasse très largement les risques potentiels, qui restent faibles et bien maîtrisés par les équipes médicales.
Quand refaire un tdm thoracique et comment organiser le suivi dans le temps
La fréquence de répétition des scanners thoraciques dépend entièrement de la pathologie suivie. Un nodule pulmonaire de 5 mm découvert fortuitement chez un non-fumeur nécessite généralement un contrôle à trois mois, puis à six mois, puis annuellement pendant deux ans si aucune croissance n’est observée.
Dans le cadre d’un cancer du poumon traité, le suivi post-thérapeutique inclut souvent un scanner thoracique tous les trois à six mois pendant les deux premières années, période où le risque de récidive est maximal, puis tous les six à douze mois ensuite.
Pour les maladies pulmonaires chroniques comme la fibrose pulmonaire idiopathique, un scanner est généralement réalisé une à deux fois par an pour surveiller la progression de la maladie et adapter les traitements. Les intervalles peuvent être raccourcis en cas de détérioration clinique.
N’hésitez pas à demander à votre médecin un calendrier de suivi clair avec les dates prévisionnelles des prochains examens. Cela vous permet de vous organiser et d’éviter l’angoisse liée à l’incertitude. Notez que si votre état clinique se dégrade entre deux contrôles programmés, un scanner anticipé peut être nécessaire sans attendre l’échéance prévue.
Gardez toujours une copie de vos examens antérieurs, sur CD ou clé USB, que vous remettrez au radiologue lors du prochain scanner. La comparaison avec les images précédentes est essentielle pour détecter des changements même minimes et affiner l’interprétation.
Le TDM thoracique représente aujourd’hui un outil diagnostique incontournable qui a transformé la prise en charge de nombreuses maladies respiratoires et thoraciques. Mieux comprendre son fonctionnement, ses indications, son déroulement pratique et l’interprétation de ses résultats vous permet d’aborder cet examen avec confiance. Votre médecin reste votre meilleur interlocuteur pour répondre à vos questions spécifiques et replacer les résultats du scanner dans le contexte global de votre santé. N’hésitez jamais à lui exprimer vos inquiétudes ou à demander des précisions sur les termes techniques du compte rendu : une bonne communication médecin-patient améliore significativement la qualité de votre parcours de soins.